Segundo as estatísticas, cada 3 persoas no mundo poden ser diagnosticadas de diabetes polos médicos. Esta enfermidade está á par de patoloxías que ameazan á humanidade como a oncoloxía, a tuberculose, a sida. A pesar de que a diabetes mellitus é unha enfermidade ben estudada, para facer un diagnóstico preciso, é necesario someterse a un exame completo do corpo: en medicina distínguense varios tipos e graos de patoloxía.
Diabetes mellitus - a esencia da enfermidade
A violación dos procesos metabólicos relacionados cos carbohidratos e a auga clasifícase na medicina como diabetes mellitus. Por este motivo, hai violacións no traballo do páncreas, que produce a hormona insulina - participa activamente no procesamento do azucre no corpo. A insulina é a que promove o procesamento do azucre en glicosa, se non, o azucre acumúlase no sangue, é excretado polo tracto urinario (con orina), neste estado os tecidos do corpo non son capaces de reter auga nas súas células - tamén comeza a ser excretado do corpo.
A diabetes mellitus é un aumento do contido de azucre e glicosa no sangue, pero unha falta catastrófica destes elementos nas células dos tecidos dos órganos.
A enfermidade pode ser conxénita (falamos de herdanza agravada) ou adquirida. A gravidade do desenvolvemento da diabetes mellitus non depende diso, os pacientes aínda sofren unha falta de insulina, contra a cal se desenvolven enfermidades cutáneas pustulosas, aterosclerose, hipertensión, enfermidades dos riles e do sistema nervioso e a visión deteriora.
Patoxénese da enfermidade
A patoxénese da diabetes mellitus é algo moi condicional, porque os médicos só a recoñecen parcialmente. Tendo en conta que hai dous tipos principais da enfermidade en consideración, que son radicalmente diferentes entre si, é imposible falar dun mecanismo incondicional para o desenvolvemento da patoloxía. Non obstante, tómase a base da patoxéneseíndice hiperglucémico. Que é?
hiperglicemia- unha condición na que o azucre que entra no corpo non se transforma en glicosa debido a unha cantidade insuficiente de insulina producida polo páncreas. Á súa vez, isto leva a unha falta de glicosa nas células dos órganos: a insulina simplemente deixa de interactuar coas células.
Por que os médicos aceptan esta explicación do mecanismo de desenvolvemento da diabetes como a única verdadeira? Porque outras enfermidades poden levar a un estado hiperglucémico.Estes inclúen:
- hipertiroidismo;
- tumor suprarrenal - produce hormonas que teñen o efecto contrario sobre a insulina;
- hiperfunción das glándulas suprarrenais;
- cirrose do fígado;
- glucagonoma;
- somatostatinoma;
- A hiperglicemia transitoria é unha acumulación a curto prazo de azucre no sangue.
Importante:
Non todas as hiperglicemias poden considerarse diabetes mellitus incondicional, só a que se desenvolve no contexto dunha violación primaria da acción da insulina.
Ao diagnosticar a hiperglicemia nun paciente, os médicos deben diferenciar as enfermidades anteriores; se se diagnostican, a diabetes mellitus neste caso será condicional e temporal. Despois do tratamento da enfermidade subxacente, restablece o traballo do páncreas e a acción da insulina.
Tipos de diabetes
A división da enfermidade en consideración en dous tipos principais é unha tarefa importante. Cada un deles non só ten características distintivas, incluso o tratamento na fase inicial da diabetes ocorrerá segundo esquemas completamente diferentes. Pero canto máis tempo vive o paciente con diabetes diagnosticada, menos perceptibles se fan os signos dos seus tipos e o tratamento adoita reducirse ao mesmo esquema.
Diabetes tipo 1
El é chamadodiabetes dependente da insulina, considérase unha enfermidade bastante grave e os pacientes vense obrigados a seguir unha dieta estrita durante toda a súa vida. A diabetes tipo 1 é a destrución das células pancreáticas polo propio corpo. Os pacientes con este diagnóstico vense obrigados a inxectarse constantemente con insulina e, dado que se destrúe no tracto gastrointestinal, o efecto só será das inxeccións.
Importante:
é imposible desfacerse completamente da patoloxía, pero en medicina houbo casos nos que se produciu a recuperación: os pacientes adheriron a condicións especiais e alimentos crus naturais.
Diabetes tipo 2
Considérase este tipo de enfermidadenon dependente da insulina, desenvólvese en persoas da categoría de máis idade (despois dos 40 anos) con obesidade. O que ocorre é que as células do corpo están desbordadas de nutrientes e perden sensibilidade á insulina. O nomeamento de inxeccións de insulina nestes pacientes non é obrigatorio e só un especialista pode determinar a conveniencia deste tratamento. Na maioría das veces, os pacientes con diabetes tipo 2 reciben unha dieta estrita, polo que o peso diminuirá gradualmente (non máis de 3 kg por mes).
Se a dieta non dá unha dinámica positiva, pódense prescribir pílulas para baixar o azucre. A insulina prescríbese no caso máis extremo, cando a patoloxía comeza a representar un perigo para a vida do paciente.
Graos de diabetes
Esta diferenciación axuda a comprender rapidamente o que acontece co paciente en diferentes etapas da enfermidade. Tal clasificación é necesaria para os médicos que poden tomar a decisión correcta sobre o tratamento en caso de emerxencia.
1 grao. Este é o curso máis favorable da enfermidade en cuestión: o nivel de glicosa non é superior a 7 mmol / l, a glicosa non se excreta pola orina, os recontos sanguíneos permanecen dentro do rango normal. O paciente carece completamente de calquera complicación da diabetes mellitus, compensase coa axuda de dieta e medicamentos especiais.
2 graos. A diabetes mellitus compensa parcialmente, o paciente ten signos de complicacións. Hai danos nalgúns órganos - por exemplo, a visión, os riles, os vasos sanguíneos sofren.
3 graos. Este grao de diabetes mellitus non se pode tratar con medicamentos e dieta, a glicosa é excretada activamente pola orina e o seu nivel é de 14 mmol / l. O terceiro grao de diabetes mellitus caracterízase por signos claros de complicacións: a visión diminúe rapidamente, o entumecimiento das extremidades superiores / inferiores está a desenvolverse activamente, a presión arterial alta estable (hipertensión) é diagnosticada.
4 graos. O curso máis grave da diabetes mellitus caracterízase por un alto nivel de glicosa - ata 25 mmol / l, tanto a glicosa como as proteínas son excretadas pola orina, a condición non se corrixe con ningún fármaco. Con este grao de enfermidade en consideración, adoita diagnosticarse insuficiencia renal, gangrena das extremidades inferiores e úlceras diabéticas.
Síntomas da diabetes
A diabetes mellitus nunca "comeza" á velocidade do raio - caracterízase por un aumento gradual dos síntomas, un longo desenvolvemento.Os primeiros signos da enfermidade en cuestión inclúen:
- Sede intensa que é case imposible de saciar. Os pacientes con diabetes consomen ata 5-7 litros de líquido ao día.
- Sequedade da pel e comezón recorrente, que adoita denominarse manifestacións nerviosas.
- Boca seca constante, non importa canto líquido beba o paciente ao día.
- A hiperhidrosis é unha sudoración excesiva, especialmente nas palmas das mans.
- Variabilidade do peso: unha persoa perde peso rapidamente sen ningunha dieta ou gaña peso rapidamente.
- Debilidade muscular - os pacientes na fase máis temperá do desenvolvemento da diabetes notan fatiga, incapacidade para realizar calquera traballo físico.
- A cicatrización prolongada das feridas da pel - incluso un rasguño común pode converterse nunha ferida purulenta.
- Os procesos pustulosos adoitan notarse na pel sen razón aparente.
Nota:
aínda que estea presente algún dos signos anteriores, cómpre buscar axuda de especialistas o antes posible - o máis probable é que o paciente sexa diagnosticado de diabetes mellitus.
Pero aínda que a enfermidade en cuestión foi diagnosticada e sexa susceptible de corrección terapéutica, tamén é posible o desenvolvemento dunha diabetes complicada.Os seus síntomas inclúen:
- Dores de cabeza e mareos regulares.
- Aumento da presión arterial - en certos puntos, os indicadores poden alcanzar números críticos.
- Camiñar é perturbado, a dor está constantemente presente nas extremidades inferiores.
- Dor na rexión do corazón.
- Aumento do fígado - esta síndrome considérase unha complicación só se non estaba antes do diagnóstico de diabetes mellitus.
- Inchazo grave da cara e das extremidades inferiores.
- Diminución significativa da sensibilidade dos pés.
- Perda progresiva da agudeza visual.
- Un cheiro claramente perceptible a acetona comeza a emanar do paciente.
Causas da diabetes
Os médicos identificaron varios factores que poden levar ao desenvolvemento da enfermidade en cuestión.Estes inclúen:
- Herdanza. Este factor non significa en absoluto o nacemento dun neno con diabetes mellitus existente, simplemente existe esa predisposición. Outros factores de risco deben reducirse ao mínimo.
- Infeccións víricas. Gripe, rubéola, hepatite epidémica e varicela - estas infeccións poden converterse nun "empuxón" para o desenvolvemento da diabetes, especialmente se o paciente está en risco de padecer a enfermidade en cuestión.
- Obesidade. Para evitar os primeiros signos de diabetes, é suficiente reducir o peso.
- Algunhas enfermidades. A inflamación do páncreas (pancreatite), o cancro de páncreas, os procesos patolóxicos noutros órganos glandulares poden provocar danos nas células que producen insulina.
Ademais, o corpo debe estar protexido do estrés nervioso, a depresión e as condicións nerviosas - isto pode servir como unha especie de desencadenante no desenvolvemento da diabetes.
Importante:
canto maior sexa unha persoa, maior é a probabilidade de padecer a enfermidade en cuestión. Segundo as estatísticas, cada 10 anos duplícanse as posibilidades de desenvolver diabetes.
Diagnóstico da diabetes
Se hai sospeitas de diabetes mellitus, é necesario someterse a un exame completo; para iso, terá que pasar varias probas, utilizar métodos instrumentais de exame. A lista de medidas de diagnóstico para a diabetes mellitus inclúe:
- Un estudo de laboratorio do sangue para detectar a presenza de glicosa nel - determínase a glicemia en xaxún.
- Determinación da proba da tolerancia á glicosa: o exame realízase despois de tomar a glicosa.
- Monitorízase a dinámica do desenvolvemento da enfermidade: a glicemia mídese varias veces ao día.
- Análise xeral da orina para a presenza de proteínas, glicosa e leucocitos (normalmente, estes compoñentes están ausentes).
- Estudo de laboratorio da análise de ouriños para a presenza de acetona nel.
- Unha proba de sangue para a presenza de hemoglobina glicosilada nel - este indicador determina o nivel de desenvolvemento das complicacións da diabetes mellitus.
- Unha proba de sangue bioquímica: un médico pode determinar o grao de funcionamento do fígado e dos riles no contexto da diabetes progresiva.
- Realízase a proba de Reberg: o grao de dano aos riles e ao tracto urinario determínase en caso de diabetes mellitus diagnosticada.
- Análise de sangue para determinar o nivel de insulina endóxena.
- Consulta de oftalmoloxía e revisión ocular.
- Exame ecográfico dos órganos abdominais.
- Electrocardiograma: monitoriza o traballo do corazón no contexto da diabetes mellitus.
- Estudos destinados a determinar o nivel de dano nos vasos das extremidades inferiores - isto permítelle evitar o desenvolvemento do pé diabético.
Os pacientes diagnosticados con diabetes mellitus ou sospeitosos de padecer esta enfermidade tamén deben ser examinados por especialistas estreitos como parte das medidas de diagnóstico.Médicos obrigados a acudir:
- endocrinólogo;
- oftalmólogo;
- cardiólogo;
- cirurxián vascular;
- neuropatólogo.
Niveis de azucre no sangue
Un dos indicadores máis importantes do estado de saúde na diabetes mellitus, que pode servir como diagnóstico do funcionamento de órganos e sistemas, é o nivel de azucre no sangue. A partir deste indicador, os médicos "repelen" a realización de diagnósticos máis especializados e a prescrición de tratamentos. Hai un valor claro que indicará ao paciente e ao médico o estado do metabolismo dos carbohidratos.
Nota:
Para excluír resultados falsos positivos, é necesario non só medir o nivel de azucre no sangue, senón tamén realizar unha proba de tolerancia á glicosa (unha mostra de sangue con carga de azucre).
Para tomar unha mostra de sangue cunha carga de azucre, primeiro debes facer unha análise de sangue regular para o azucre, despois tomar 75 gramos de glicosa soluble (que se vende nas farmacias) e volver realizar a proba 1 ou 2 horas despois. As normas están indicadas na táboa (valor de medida - mmol / l):
| Avaliación do resultado | sangue capilar | Sangue desoxixenado |
|---|---|---|
| Proba de glicosa no sangue, norma de xaxún | 3, 5-5, 5 | 3. 5-6. 1 |
| Despois de tomar glicosa (despois de 2 horas) ou despois de comer | menos de 7, 8 | menos de 7, 8 |
| co estómago baleiro | do 5. 6 ao 6. 1 | do 6. 1 ao 7 |
| Despois da glicosa ou despois das comidas | 7. 8-11. 1 | 7. 8-11. 1 |
| co estómago baleiro | máis de 6. 1 | máis de 7 |
| Despois da glicosa ou despois das comidas | máis de 11. 1 | máis de 11. 1 |
Despois de pasar dúas análises, é necesario determinar os seguintes valores:
- O coeficiente de hiperglucemia é a relación entre o nivel de glicosa unha hora despois dunha carga de glicosa e o nivel de glicosa no sangue en xaxún. Normalmente, o indicador non debe exceder 1, 7.
- O coeficiente hipoglucémico é a relación entre o nivel de glicosa no sangue dúas horas despois dunha carga de azucre e o nivel de glicosa no sangue en xaxún. Normalmente, o indicador non debe exceder 1, 3.
Posibles complicacións da diabetes
De feito, a diabetes mellitus non supón un perigo para a saúde e a vida do paciente, pero co desenvolvemento de complicacións son posibles as consecuencias máis desafortunadas, que provocan a interrupción da vida normal.
coma diabético
Os síntomas do coma diabético crecen rapidamente, á velocidade do lóstrego - non podes dubidar un minuto, e deixar o paciente neste estado ameaza directamente a súa vida. O sinal máis perigoso é unha violación da conciencia dunha persoa, que se caracteriza pola súa depresión, o letargo do paciente.
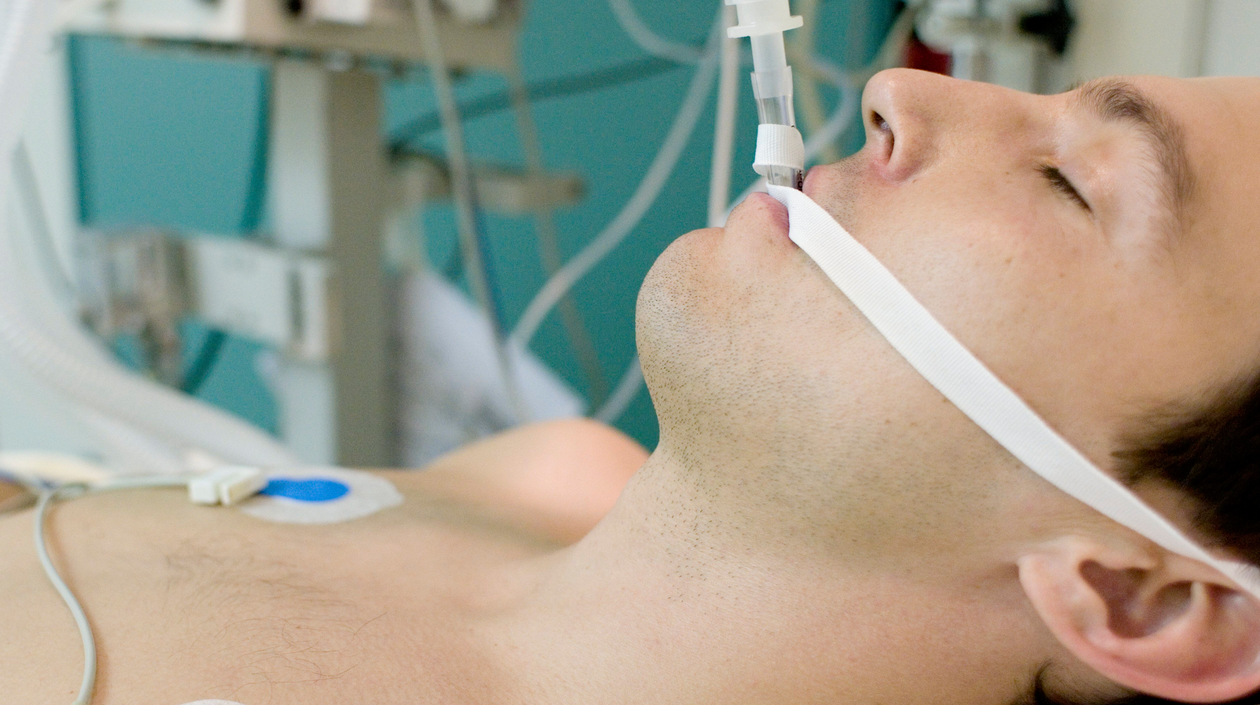
O coma cetoacidoso máis comúnmente diagnosticado é unha condición desencadeada pola acumulación de substancias tóxicas. Ao mesmo tempo, as células nerviosas caen baixo o efecto destrutivo das substancias tóxicas, e o principal, e ás veces o único, síntoma do coma cetoacidoso é un cheiro estable e intenso de acetona do paciente.
O segundo tipo máis común de coma é o hipoglucémico, que pode ser desencadeado por unha sobredose de insulina.O paciente presenta os seguintes síntomas:
- nublado da conciencia - un estado semi-consciente;
- a cara e as palmas das mans están cubertas de suor fría - a súa cantidade é bastante grande e perceptible a simple vista;
- rexístrase unha diminución rápida/crítica dos niveis de glicosa no sangue.
Hai outros tipos de coma diabético, pero desenvólvense moi raramente.
Presión arterial inestable
Os indicadores de presión arterial poden converterse nun determinante da gravidade do desenvolvemento da enfermidade en cuestión. Por exemplo, se se observa un aumento constante da presión durante a medición regular da presión, isto pode indicar a aparición dunha das complicacións máis perigosas: a nefropatía diabética (os riles non funcionan). Moitas veces, os médicos recomendan que os pacientes con diabetes diagnosticada midan regularmente a presión arterial nas extremidades inferiores; a súa diminución indica danos nos vasos sanguíneos das pernas.
Edema na diabetes
Indican o desenvolvemento de insuficiencia cardíaca e nefropatía. Con edema constante, acompañado de inestabilidade nos niveis de azucre no sangue, é urxente buscar axuda dos médicos: a situación é moi grave e en calquera momento os riles poden fallar por completo ou pode ocorrer un infarto de miocardio.
Úlceras tróficas
Ocorren só nos pacientes que levan moito tempo loitando contra a diabetes e desenvólvense principalmente nos pés (existe o concepto de "pé diabético"). O problema é que a xente non presta atención aos primeiros signos da considerada complicación da diabetes mellitus: os callos, acompañados de dor nas pernas e inchazo. Os pacientes van ao médico cando o pé se volve vermello pronunciadamente, o inchazo alcanza o máximo (o paciente non pode levantarse e poñerse zapatos).
Gangrena
Unha complicación moi grave que se desenvolve no contexto do dano nos vasos sanguíneos grandes e pequenos. Na maioría das veces, a gangrena é diagnosticada nas extremidades inferiores, non é tratable e case sempre leva á amputación das pernas (pero hai excepcións).
Prevención de complicacións da diabetes
Se o diagnóstico de diabetes mellitus xa foi aprobado por un médico, debe facerse todo o posible para evitar o desenvolvemento das súas complicacións. Vivir coa enfermidade en cuestión é bastante realista e vivir plenamente, pero só se non hai complicacións graves.As medidas preventivas inclúen:
- control de peso- se o paciente considera que está a gañar quilos de máis, entón debes contactar cun nutricionista e obter consellos sobre a elaboración dun menú racional;
- actividade física constante- sobre o intenso que deberían ser, o médico tratante dirá;
- monitorización constante da presión arterial.
A diabetes mellitus é recoñecida como unha enfermidade incurable, pero se se diagnostica a diabetes tipo 2, hai posibilidades de recuperarse completamente: só tes que escoller unha dieta dirixida a normalizar o metabolismo dos carbohidratos. A principal tarefa dun paciente coa enfermidade en cuestión é previr o desenvolvemento de complicacións, que supoñen un perigo real para a saúde e a vida humana.

























